ໂຣກ Edwards – ພະຍາດທາງພັນທຸກໍາທີ່ພົບເລື້ອຍທີ່ສຸດອັນດັບສອງຫຼັງຈາກໂຣກ Down, ກ່ຽວຂ້ອງກັບຄວາມຜິດປົກກະຕິຂອງໂຄໂມໂຊມ. ດ້ວຍໂຣກ Edwards, ມີ trisomy ສົມບູນຫຼືບາງສ່ວນຂອງໂຄໂມໂຊມທີ 18, ເປັນຜົນມາຈາກການສໍາເນົາພິເສດຂອງມັນໄດ້ຖືກສ້າງຕັ້ງຂຶ້ນ. ນີ້ provokes ຈໍານວນຂອງຄວາມຜິດປົກກະຕິ irreversible ຂອງຮ່າງກາຍ, ເຊິ່ງໃນກໍລະນີຫຼາຍທີ່ສຸດແມ່ນບໍ່ເຫມາະສົມກັບຊີວິດ. ຄວາມຖີ່ຂອງການປະກົດຕົວຂອງ pathology ນີ້ແມ່ນກໍລະນີຫນຶ່ງຕໍ່ເດັກນ້ອຍ 5-7 ພັນຄົນ, ໃນຂະນະທີ່ເດັກເກີດໃຫມ່ສ່ວນໃຫຍ່ມີອາການຂອງ Edwards ແມ່ນເດັກຍິງ. ນັກຄົ້ນຄວ້າແນະນໍາວ່າເດັກນ້ອຍຜູ້ຊາຍຈະເສຍຊີວິດໃນໄລຍະ perinatal ຫຼືໃນລະຫວ່າງການເກີດລູກ.
ພະຍາດດັ່ງກ່າວໄດ້ຖືກອະທິບາຍຄັ້ງທໍາອິດໂດຍນັກພັນທຸກໍາ Edwards ໃນປີ 1960, ຜູ້ທີ່ໄດ້ກໍານົດຫຼາຍກວ່າ 130 ອາການທີ່ມີລັກສະນະ pathology ນີ້. ໂຣກ Edwards ບໍ່ໄດ້ຖືກສືບທອດ, ແຕ່ເປັນຜົນມາຈາກການກາຍພັນ, ຄວາມເປັນໄປໄດ້ແມ່ນ 1%. ປັດໃຈທີ່ເຮັດໃຫ້ເກີດພະຍາດທາງດ້ານພະຍາດແມ່ນການໄດ້ຮັບລັງສີ, ຄວາມສອດຄ່ອງລະຫວ່າງພໍ່ແລະແມ່, ການສໍາຜັດກັບ nicotine ແລະເຫຼົ້າຊໍາເຮື້ອໃນລະຫວ່າງການຖືພາແລະການຖືພາ, ການຕິດຕໍ່ກັບສານເຄມີທີ່ຮຸກຮານ.
ໂຣກ Edwards ແມ່ນພະຍາດທາງພັນທຸກໍາທີ່ກ່ຽວຂ້ອງກັບການແບ່ງຕົວຜິດປົກກະຕິຂອງໂຄໂມໂຊມ, ເນື່ອງຈາກການສໍາເນົາພິເສດຂອງໂຄໂມໂຊມທີ 18 ໄດ້ຖືກສ້າງຕັ້ງຂຶ້ນ. ນີ້ນໍາໄປສູ່ຄວາມຜິດປົກກະຕິທາງພັນທຸກໍາ, ເຊິ່ງສະແດງອອກໂດຍ pathologies ຮ້າຍແຮງຂອງຮ່າງກາຍເຊັ່ນ: ປັນຍາອ່ອນ, ຫົວໃຈແຕ່ກໍາເນີດ, ຕັບ, ລະບົບປະສາດສ່ວນກາງ, ແລະຂໍ້ບົກພ່ອງຂອງ musculoskeletal.
ອັດຕາການເກີດຂອງພະຍາດແມ່ນຂ້ອນຂ້າງຫາຍາກ - 1: 7000 ກໍລະນີ, ໃນຂະນະທີ່ເດັກເກີດໃຫມ່ສ່ວນໃຫຍ່ທີ່ມີໂຣກ Edwards ບໍ່ໄດ້ມີຊີວິດຢູ່ຕະຫຼອດປີທໍາອິດຂອງຊີວິດ. ໃນບັນດາຄົນເຈັບຜູ້ໃຫຍ່, ສ່ວນໃຫຍ່ (75%) ແມ່ນແມ່ຍິງ, ນັບຕັ້ງແຕ່ fetuses ຜູ້ຊາຍທີ່ມີ pathology ນີ້ເສຍຊີວິດເຖິງແມ່ນວ່າໃນໄລຍະການພັດທະນາ fetal, ເນື່ອງຈາກການຖືພາສິ້ນສຸດລົງໃນການຫຼຸລູກ.
ປັດໄຈຄວາມສ່ຽງຕົ້ນຕໍສໍາລັບການພັດທະນາຂອງໂຣກ Edwards ແມ່ນອາຍຸຂອງແມ່, ນັບຕັ້ງແຕ່ການບໍ່ມີໂຄໂມໂຊມ, ເຊິ່ງເປັນສາເຫດຂອງພະຍາດຂອງ fetal, ໃນກໍລະນີຫຼາຍທີ່ສຸດ (90%) ເກີດຂື້ນໃນຈຸລັງເຊື້ອຂອງແມ່. ສ່ວນທີ່ຍັງເຫຼືອ 10% ຂອງກໍລະນີຂອງໂຣກ Edwards ແມ່ນກ່ຽວຂ້ອງກັບການຍົກຍ້າຍແລະການບໍ່ແຍກຕົວຂອງໂຄໂມໂຊມ zygote ໃນລະຫວ່າງການແຕກແຍກ.
ໂຣກ Edwards, ເຊັ່ນໂຣກ Down, ແມ່ນພົບເລື້ອຍໃນເດັກນ້ອຍທີ່ແມ່ຖືພາຫຼາຍກວ່າອາຍຸສີ່ສິບປີ. (ອ່ານຍັງ: ສາເຫດແລະອາການຂອງໂຣກລົງ)
ເພື່ອໃຫ້ການດູແລທາງການແພດທັນເວລາແກ່ເດັກນ້ອຍທີ່ມີຄວາມຜິດປົກກະຕິແຕ່ກໍາເນີດທີ່ເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິຂອງໂຄໂມໂຊມ, ເດັກເກີດໃຫມ່ຄວນໄດ້ຮັບການກວດກາໂດຍແພດຫົວໃຈ, neuroologist, urologist pediatric ແລະ orthopedist. ທັນທີຫຼັງຈາກເກີດ, ເດັກຕ້ອງການການກວດວິນິດໄສ, ເຊິ່ງລວມມີ ultrasound ຂອງ pelvis ແລະທ້ອງ, ເຊັ່ນດຽວກັນກັບ echocardiography ເພື່ອກວດພົບຄວາມຜິດປົກກະຕິຂອງຫົວໃຈ.
ອາການຂອງໂຣກ Edwards
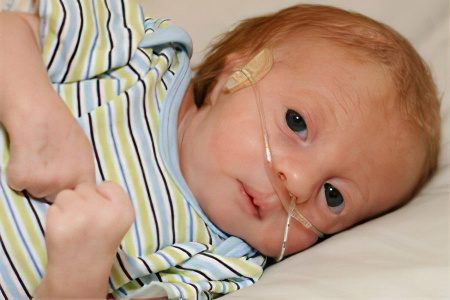
ຫຼັກສູດ pathological ຂອງການຖືພາແມ່ນຫນຶ່ງໃນອາການຕົ້ນຕໍຂອງການປະກົດຕົວຂອງໂຣກ Edwards. fetus ແມ່ນ inactive, ຂະຫນາດ placenta ບໍ່ພຽງພໍ, polyhydramnios, ມີພຽງແຕ່ຫນຶ່ງເສັ້ນເລືອດແດງ. ໃນເວລາເກີດ, ເດັກນ້ອຍທີ່ມີໂຣກ Edwards ມີລັກສະນະເປັນນ້ໍາຫນັກຕົວຕໍ່າ, ເຖິງແມ່ນວ່າການຖືພາຈະຊັກຊ້າ, ອາການຫາຍໃຈຍາກໃນທັນທີຫຼັງຈາກເກີດ.
ຈໍານວນຂອງ pathologies ແຕ່ກໍາເນີດຂອງເດັກນ້ອຍທີ່ມີໂຣກ Edwards ນໍາໄປສູ່ຄວາມຈິງທີ່ວ່າພວກເຂົາສ່ວນໃຫຍ່ເສຍຊີວິດໃນອາທິດທໍາອິດຂອງຊີວິດຍ້ອນບັນຫາຫົວໃຈ, ເປັນໄປບໍ່ໄດ້ຂອງການຫາຍໃຈປົກກະຕິແລະການຍ່ອຍອາຫານ. ທັນທີຫຼັງຈາກເກີດ, ໂພຊະນາການຂອງພວກມັນຖືກປະຕິບັດຜ່ານທໍ່, ເພາະວ່າພວກມັນບໍ່ສາມາດດູດແລະກືນໄດ້, ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງລະບາຍອາກາດຂອງປອດປອມ.
ອາການສ່ວນຫຼາຍແມ່ນເຫັນໄດ້ດ້ວຍຕາເປົ່າ, ສະນັ້ນພະຍາດໄດ້ຖືກວິນິດໄສເກືອບທັນທີ. ອາການພາຍນອກຂອງໂຣກ Edwards ປະກອບມີ: sternum ສັ້ນ, ຕີນ clubfoot, dislocation ຂອງສະໂພກແລະໂຄງສ້າງຜິດປົກກະຕິຂອງ ribs, ນິ້ວມືຂ້າມ, ຜິວຫນັງປົກຫຸ້ມດ້ວຍ papillomas ຫຼື hemangiomas. ນອກຈາກນັ້ນ, ເດັກນ້ອຍເກີດໃຫມ່ທີ່ມີພະຍາດດັ່ງກ່າວມີໂຄງສ້າງໃບຫນ້າສະເພາະ - ຫນ້າຜາກຕ່ໍາ, ຄໍສັ້ນທີ່ມີພັບຂອງຜິວຫນັງຫຼາຍເກີນໄປ, ປາກຂະຫນາດນ້ອຍ, ປາກແຕກ, ເປັນ nape convex ແລະ microphthalmia; ຫູຖືກຕັ້ງຕ່ໍາ, ຮູຫູແມ່ນແຄບເກີນໄປ, auricles ແມ່ນຜິດປົກກະຕິ.
ໃນເດັກນ້ອຍທີ່ເປັນໂຣກ Edwards, ມີຄວາມຜິດປົກກະຕິທີ່ຮ້າຍແຮງຂອງລະບົບປະສາດສ່ວນກາງ - microcephaly, cerebellar hypoplasia, hydrocephalus, meningomyelocele ແລະອື່ນໆ. malformations ທັງຫມົດເຫຼົ່ານີ້ນໍາໄປສູ່ການລະເມີດຂອງສະຕິປັນຍາ, oligophrenia, idiocy ເລິກ.
ອາການຂອງໂຣກ Edwards ແມ່ນແຕກຕ່າງກັນ, ພະຍາດດັ່ງກ່າວສະແດງອອກຈາກເກືອບທຸກລະບົບແລະອະໄວຍະວະ - ຄວາມເສຍຫາຍຕໍ່ aorta, septa ຫົວໃຈແລະວາວ, ການອຸດຕັນໃນລໍາໄສ້, fistulas esophageal, hernias umbilical ແລະ inguinal. ຈາກລະບົບ genitourinary ໃນເດັກຊາຍ, ໄຂ່ຫຼັງທີ່ບໍ່ໄດ້ຕົກແມ່ນພົບເລື້ອຍ, ໃນເດັກຍິງ - hypertrophy clitoral ແລະ uterus bicornuate, ເຊັ່ນດຽວກັນກັບພະຍາດທົ່ວໄປ - hydronephrosis, renal failure, bladder diverticula.
ສາເຫດຂອງໂຣກ Edwards

ຄວາມຜິດປົກກະຕິຂອງໂຄໂມໂຊມທີ່ນໍາໄປສູ່ການປະກົດຕົວຂອງໂຣກ Edwards ເກີດຂື້ນເຖິງແມ່ນວ່າຢູ່ໃນຂັ້ນຕອນຂອງການສ້າງຈຸລັງເຊື້ອພະຍາດ - oogenesis ແລະ spermatogenesis, ຫຼືປະກົດວ່າ zygote ທີ່ສ້າງຂື້ນໂດຍສອງຈຸລັງເຊື້ອໂຣກບໍ່ໄດ້ຖືກທໍາລາຍຢ່າງຖືກຕ້ອງ.
ຄວາມສ່ຽງຂອງໂຣກ Edward's ແມ່ນຄືກັນກັບຄວາມຜິດປົກກະຕິຂອງໂຄໂມໂຊມອື່ນໆ, ສ່ວນຫຼາຍແມ່ນຄືກັນກັບໂຣກ Down.
ຄວາມເປັນໄປໄດ້ຂອງການປະກົດຕົວຂອງ pathology ເພີ່ມຂຶ້ນພາຍໃຕ້ອິດທິພົນຂອງປັດໃຈຈໍານວນຫນຶ່ງ, ໃນບັນດາສິ່ງທີ່ສໍາຄັນແມ່ນອາຍຸຂອງແມ່. ອັດຕາການເກີດຂອງໂຣກ Edwards ແມ່ນສູງກວ່າໃນແມ່ຍິງທີ່ເກີດລູກທີ່ມີອາຍຸຫຼາຍກວ່າ 45 ປີ. ການໄດ້ຮັບລັງສີເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິຂອງໂຄໂມໂຊມ, ແລະການໃຊ້ເຫຼົ້າຊໍາເຮື້ອ, ຢາເສບຕິດ, ຢາເສບຕິດທີ່ມີທ່າແຮງ, ແລະການສູບຢາກໍ່ປະກອບສ່ວນໃນເລື່ອງນີ້. ການຫຼີກລ່ຽງນິໄສທີ່ບໍ່ດີແລະຫຼີກເວັ້ນການສໍາຜັດກັບສານເຄມີທີ່ຮຸກຮານໃນບ່ອນເຮັດວຽກຫຼືເຂດທີ່ຢູ່ອາໃສແມ່ນແນະນໍາໃຫ້ບໍ່ພຽງແຕ່ໃນເວລາຖືພາ, ແຕ່ຍັງເປັນເວລາຫຼາຍເດືອນກ່ອນການຖືພາ.
ການວິນິດໄສຂອງໂຣກ Edwards
ການວິນິດໄສທີ່ທັນເວລາເຮັດໃຫ້ມັນສາມາດກໍານົດຄວາມຜິດປົກກະຕິຂອງໂຄໂມໂຊມໃນໄລຍະທໍາອິດຂອງການຖືພາແລະຕັດສິນໃຈກ່ຽວກັບຄໍາແນະນໍາຂອງການຮັກສາມັນ, ຄໍານຶງເຖິງອາການແຊກຊ້ອນທີ່ເປັນໄປໄດ້ທັງຫມົດແລະຄວາມຜິດປົກກະຕິຂອງ fetus ແຕ່ກໍາເນີດ. ການກວດ Ultrasound ໃນແມ່ຍິງຖືພາບໍ່ໄດ້ໃຫ້ຂໍ້ມູນພຽງພໍເພື່ອວິນິດໄສໂຣກ Edwards ແລະພະຍາດທາງພັນທຸກໍາອື່ນໆ, ແຕ່ສາມາດສະຫນອງຂໍ້ມູນກ່ຽວກັບໄລຍະການຖືພາ. ການບ່ຽງເບນຈາກມາດຕະຖານເຊັ່ນ polyhydramnios ຫຼື fetus ຂະຫນາດນ້ອຍ, ເຮັດໃຫ້ເກີດການຄົ້ນຄວ້າເພີ່ມເຕີມ, ລວມທັງແມ່ຍິງໃນກຸ່ມທີ່ມີຄວາມສ່ຽງແລະເພີ່ມການຄວບຄຸມໃນໄລຍະການຖືພາໃນອະນາຄົດ.
ການກວດກ່ອນເກີດເປັນຂັ້ນຕອນການວິນິດໄສທີ່ມີປະສິດທິຜົນເພື່ອກວດຫາຄວາມຜິດປົກກະຕິໃນຕອນຕົ້ນ. ການກວດແມ່ນໃຊ້ເວລາສອງຂັ້ນຕອນ, ຂັ້ນຕອນທໍາອິດແມ່ນດໍາເນີນຢູ່ໃນອາທິດທີ່ 11 ຂອງການຖືພາແລະປະກອບດ້ວຍການສຶກສາຕົວກໍານົດການເລືອດຊີວະເຄມີ. ຂໍ້ມູນກ່ຽວກັບໄພຂົ່ມຂູ່ຂອງໂຣກ Edwards ໃນໄຕມາດທໍາອິດຂອງການຖືພາແມ່ນບໍ່ມີຂໍ້ສະຫຼຸບ, ເພື່ອຢືນຢັນຄວາມຫນ້າເຊື່ອຖື, ມັນຈໍາເປັນຕ້ອງຜ່ານຂັ້ນຕອນທີສອງຂອງການກວດ.
ແມ່ຍິງທີ່ມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກ Edwards ໄດ້ຖືກແນະນໍາໃຫ້ຜ່ານການກວດສອບການຮຸກຮານເພື່ອຢືນຢັນການບົ່ງມະຕິ, ເຊິ່ງຊ່ວຍພັດທະນາຍຸດທະສາດການປະພຶດຕື່ມອີກ.
ອາການອື່ນໆທີ່ຊີ້ໃຫ້ເຫັນເຖິງການພັດທະນາຂອງໂຣກ Edwards ແມ່ນຄວາມຜິດປົກກະຕິຂອງ fetal ທີ່ກວດພົບໃນ ultrasound, ອຸດົມສົມບູນຂອງນ້ໍາ amniotic ທີ່ມີ placenta ຂະຫນາດນ້ອຍ, ແລະ agenesis ຂອງເສັ້ນເລືອດແດງ. ຂໍ້ມູນ Doppler ຂອງການໄຫຼວຽນຂອງ uteroplacental, ultrasound ແລະການກວດສອບມາດຕະຖານສາມາດຊ່ວຍໃນການວິນິດໄສຂອງໂຣກ Edwards.
ນອກເຫນືອໄປຈາກຕົວຊີ້ວັດຂອງສະພາບຂອງ fetus ແລະຫຼັກສູດ pathological ຂອງການຖືພາ, ພື້ນຖານສໍາລັບການລົງທະບຽນແມ່ໃນອະນາຄົດຢູ່ໃນກຸ່ມທີ່ມີຄວາມສ່ຽງສູງແມ່ນອາຍຸຫຼາຍກວ່າ 40-45 ແລະນ້ໍາຫນັກເກີນ.
ເພື່ອກໍານົດສະພາບຂອງ fetus ແລະຄຸນລັກສະນະຂອງການຖືພາໃນຂັ້ນຕອນທໍາອິດຂອງການກວດ, ມັນຈໍາເປັນຕ້ອງໄດ້ຮັບຂໍ້ມູນກ່ຽວກັບຄວາມເຂັ້ມຂົ້ນຂອງທາດໂປຼຕີນຈາກ PAPP-A ແລະ beta subunits ຂອງ chorionic gonadotropin (hCG). HCG ແມ່ນຜະລິດໂດຍ embryo ຕົວຂອງມັນເອງ, ແລະໃນຂະນະທີ່ມັນພັດທະນາ, ໂດຍ placenta ອ້ອມຂ້າງ fetus.
ຂັ້ນຕອນທີສອງແມ່ນປະຕິບັດໂດຍເລີ່ມຕົ້ນຈາກອາທິດທີ່ 20 ຂອງການຖືພາ, ລວມທັງການເກັບກໍາຕົວຢ່າງເນື້ອເຍື່ອສໍາລັບການກວດສອບ histological. ເລືອດສາຍຄໍ ແລະນ້ຳ amniotic ແມ່ນເໝາະສົມທີ່ສຸດສຳລັບຈຸດປະສົງເຫຼົ່ານີ້. ໃນຂັ້ນຕອນຂອງການກວດ perinatal ນີ້, ມັນເປັນໄປໄດ້ທີ່ຈະສະຫຼຸບກ່ຽວກັບ karyotype ຂອງເດັກທີ່ມີຄວາມຖືກຕ້ອງພຽງພໍ. ຖ້າຜົນໄດ້ຮັບຂອງການສຶກສາແມ່ນເປັນລົບ, ຫຼັງຈາກນັ້ນບໍ່ມີຄວາມຜິດປົກກະຕິຂອງໂຄໂມໂຊມ, ຖ້າບໍ່ດັ່ງນັ້ນ, ມັນກໍ່ມີເຫດຜົນສໍາລັບການວິນິດໄສຂອງໂຣກ Edwards.
ການປິ່ນປົວໂຣກ Edwards

ເຊັ່ນດຽວກັນກັບພະຍາດທາງພັນທຸກໍາອື່ນໆທີ່ເກີດຈາກຄວາມຜິດປົກກະຕິຂອງໂຄໂມໂຊມ, ການຄາດຄະເນສໍາລັບເດັກນ້ອຍທີ່ມີໂຣກ Edwards ແມ່ນບໍ່ດີ. ພວກເຂົາຫຼາຍຄົນເສຍຊີວິດທັນທີໃນເວລາເກີດລູກຫຼືພາຍໃນສອງສາມມື້, ເຖິງວ່າຈະມີການຊ່ວຍເຫຼືອດ້ານການປິ່ນປົວ. ເດັກຍິງສາມາດມີຊີວິດຢູ່ໄດ້ເຖິງສິບເດືອນ, ເດັກຊາຍເສຍຊີວິດພາຍໃນສອງຫຼືສາມຄັ້ງທໍາອິດ. ພຽງແຕ່ 1% ຂອງເດັກເກີດໃຫມ່ຢູ່ລອດເຖິງອາຍຸສິບປີ, ໃນຂະນະທີ່ຄວາມເປັນເອກະລາດແລະການປັບຕົວຂອງສັງຄົມແມ່ນບໍ່ມີຄໍາຖາມຍ້ອນຄວາມພິການທາງປັນຍາທີ່ຮ້າຍແຮງ.
ແນວໂນ້ມທີ່ຈະຢູ່ລອດໃນເດືອນທໍາອິດໃນຄົນເຈັບທີ່ມີຮູບແບບ mosaic ຂອງໂຣກດັ່ງກ່າວ, ເນື່ອງຈາກວ່າຄວາມເສຍຫາຍບໍ່ມີຜົນກະທົບຕໍ່ທຸກຈຸລັງຂອງຮ່າງກາຍ. ຮູບແບບ mosaic ເກີດຂື້ນຖ້າຄວາມຜິດປົກກະຕິຂອງໂຄໂມໂຊມເກີດຂື້ນໃນຂັ້ນຕອນຂອງການແບ່ງ zygote, ຫຼັງຈາກການປະສົມປະສານຂອງຈຸລັງເຊື້ອເພດຊາຍແລະເພດຍິງ. ຫຼັງຈາກນັ້ນ, ຈຸລັງທີ່ມີການແຍກຂອງໂຄໂມໂຊມ, ເນື່ອງຈາກ trisomy ໄດ້ຖືກສ້າງຕັ້ງຂຶ້ນ, ໃນລະຫວ່າງການແບ່ງສ່ວນເຮັດໃຫ້ຈຸລັງຜິດປົກກະຕິ, ເຊິ່ງ provokes ປະກົດການ pathological ທັງຫມົດ. ຖ້າ trisomy ເກີດຂື້ນໃນຂັ້ນຕອນຂອງ gametogenesis ກັບຫນຶ່ງໃນຈຸລັງເຊື້ອ, ຫຼັງຈາກນັ້ນຈຸລັງທັງຫມົດຂອງ fetus ຈະຜິດປົກກະຕິ.
ບໍ່ມີຢາໃດໆທີ່ສາມາດເພີ່ມໂອກາດຂອງການຟື້ນຟູໄດ້, ເນື່ອງຈາກວ່າມັນຍັງບໍ່ທັນເປັນໄປໄດ້ທີ່ຈະແຊກແຊງໃນລະດັບໂຄໂມໂຊມໃນທຸກຈຸລັງຂອງຮ່າງກາຍ. ສິ່ງດຽວທີ່ຢາທີ່ທັນສະໄຫມສາມາດສະເຫນີແມ່ນການປິ່ນປົວອາການແລະການຮັກສາຄວາມເປັນໄປໄດ້ຂອງເດັກ. ການແກ້ໄຂປະກົດການທາງ pathological ທີ່ກ່ຽວຂ້ອງກັບໂຣກ Edwards ສາມາດປັບປຸງຄຸນນະພາບຊີວິດຂອງຄົນເຈັບແລະຍືດອາຍຸຂອງມັນ. ການແຊກແຊງການຜ່າຕັດສໍາລັບຄວາມຜິດປົກກະຕິແຕ່ກໍາເນີດແມ່ນບໍ່ຄວນແນະນໍາ, ຍ້ອນວ່າມັນມີຄວາມສ່ຽງຫຼາຍຕໍ່ຊີວິດຂອງຄົນເຈັບແລະມີອາການແຊກຊ້ອນຫຼາຍ.
ຄົນເຈັບທີ່ເປັນໂຣກ Edwards ຕັ້ງແຕ່ມື້ທໍາອິດຂອງຊີວິດຄວນໄດ້ຮັບການສັງເກດເຫັນໂດຍແພດເດັກ, ຍ້ອນວ່າພວກເຂົາມີຄວາມສ່ຽງຫຼາຍທີ່ຈະຕິດເຊື້ອ. ໃນບັນດາເດັກເກີດໃຫມ່ທີ່ມີພະຍາດນີ້, ໂຣກ conjunctivitis, ພະຍາດຕິດຕໍ່ຂອງລະບົບ genitourinary, otitis media, sinusitis, ແລະປອດອັກເສບແມ່ນພົບເລື້ອຍ.
ພໍ່ແມ່ຂອງເດັກທີ່ເປັນໂຣກ Edwards ມັກຈະມີຄວາມກັງວົນກ່ຽວກັບຄໍາຖາມທີ່ວ່າມັນເປັນໄປໄດ້ທີ່ຈະເກີດລູກອີກເທື່ອຫນຶ່ງ, ຄວາມເປັນໄປໄດ້ຂອງການຖືພາຄັ້ງຕໍ່ໄປຈະເປັນທາງ pathological. ການສຶກສາຢືນຢັນວ່າຄວາມສ່ຽງຕໍ່ການເກີດໃຫມ່ຂອງໂຣກ Edwards ໃນຄູ່ຜົວເມຍດຽວກັນແມ່ນຕໍ່າຫຼາຍ, ເຖິງແມ່ນວ່າເມື່ອທຽບໃສ່ກັບຄວາມເປັນໄປໄດ້ສະເລ່ຍຂອງ 1% ຂອງກໍລະນີ. ຄວາມເປັນໄປໄດ້ຂອງການມີລູກອີກຄົນຫນຶ່ງທີ່ມີ pathology ດຽວກັນແມ່ນປະມານ 0,01%.
ເພື່ອວິນິດໄສໂຣກ Edwards ໄດ້ທັນເວລາ, ແມ່ທີ່ຖືພາໄດ້ຖືກແນະນໍາໃຫ້ເຮັດການກວດຫາລູກຖືພາໃນລະຫວ່າງການຖືພາ. ຖ້າຫາກວ່າພະຍາດໄດ້ຖືກກວດພົບໃນໄລຍະທໍາອິດຂອງການຖືພາ, ມັນເປັນໄປໄດ້ທີ່ຈະເອົາລູກອອກສໍາລັບເຫດຜົນທາງການແພດ.









