ມະເຮັງຕ່ອມລູກໝາກ
ມັນແມ່ນຫຍັງ ?
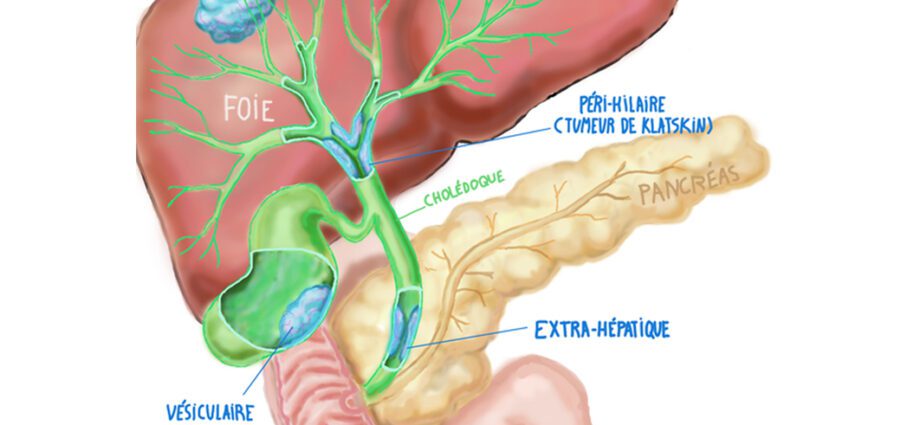
Cholangiocarcinoma ແມ່ນມະເຮັງຂອງທໍ່ນໍ້າບີ. ມັນມີຜົນກະທົບຕໍ່ epithelium ຂອງຕົ້ນໄມ້ທາງໃນຫຼືພິເສດຂອງ biliary hepatic, ນັ້ນແມ່ນ, ເນື້ອເຍື່ອທີ່ປະກອບດ້ວຍຈຸລັງທີ່ຕິດກັນຢ່າງໃກ້ຊິດ, ປະກອບເປັນຊຸດຂອງຊ່ອງທາງເກັບກໍານໍ້າບີ. ນໍ້າບີແມ່ນເປັນຂອງແຫຼວທີ່ເຫຼື້ອມເປັນສີເຫຼືອງທີ່ຜະລິດໂດຍຕັບ, ດັ່ງນັ້ນຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາຂອງພະຍາດຕັບພາຍໃນຫຼືພິເສດ.
ເຖິງວ່າຈະມີຄວາມແຜ່ຫຼາຍຂອງພະຍາດທີ່ຍັງເປັນທີ່ຮູ້ຈັກຫນ້ອຍ, ໂຣກ cholangiocarcinoma ກວມເອົາເກືອບ 3% ຂອງມະເຮັງກະເພາະລໍາໄສ້ແລະປະມານ 10 ຫາ 15% ຂອງມະເຮັງ hepato-biliary. ມີຄວາມເດັ່ນໃນຜູ້ຊາຍເລັກນ້ອຍໃນການພັດທະນາພະຍາດນີ້. ນອກຈາກນັ້ນ, ພະຍາດດັ່ງກ່າວພັດທະນາໂດຍສະເລ່ຍລະຫວ່າງ 50 ຫາ 70 ປີ.
ຕົ້ນກໍາເນີດຂອງການພັດທະນາຂອງ tumor ນີ້ຍັງບໍ່ຈະແຈ້ງ. ຢ່າງໃດກໍຕາມ, ມັນຈະເບິ່ງຄືວ່າການປະກົດຕົວຂອງມັນແມ່ນເປັນໄລຍະຫ່າງໆ, ຫມາຍຄວາມວ່າມີຜົນກະທົບສະເພາະບຸກຄົນພາຍໃນປະຊາກອນທີ່ບໍ່ມີ "ຕ່ອງໂສ້ການສົ່ງຕໍ່" ທີ່ກໍານົດໄວ້. (1)
ມະເຮັງນີ້ສາມາດພັດທະນາໄດ້ທີ່:
– ທໍ່ນ້ຳບີ intrahepatic. ເສັ້ນທາງເຫຼົ່ານີ້ແມ່ນປະກອບດ້ວຍທໍ່ຂະຫນາດນ້ອຍ (canaliculi), ທໍ່ Herring ແລະທໍ່ນ້ໍາດີ. ຊຸດຂອງຊ່ອງນີ້ມາຮ່ວມກັນເພື່ອສ້າງເປັນຊ່ອງທາງຊ້າຍແລະຂວາທົ່ວໄປ. ສິ່ງເຫຼົ່ານີ້ເຮັດໃຫ້ຕັບກາຍເປັນທໍ່ສົ່ງເລືອດພິເສດທົ່ວໄປ. ຮູບແບບສະເພາະຂອງເນື້ອງອກທີ່ມີຜົນກະທົບຕໍ່ຈຸດເຊື່ອມຕໍ່ລະຫວ່າງທໍ່ຕັບທາງດ້ານຂວາແລະຊ້າຍແມ່ນເອີ້ນວ່າ: tumor Klatskin;
– ທໍ່ນ້ຳບີພິເສດ, ປະກອບດ້ວຍທໍ່ນ້ຳບີຫຼັກ ແລະ ທໍ່ນ້ຳບີທີ່ເປັນອຸປະກອນເສີມ.
ອາການທີ່ກ່ຽວພັນກັບມະເຮັງຊະນິດນີ້ແມ່ນແຕກຕ່າງກັນຂຶ້ນກັບຄວາມເສຍຫາຍພາຍໃນ ຫຼື ຕັບອັກເສບພິເສດ. ນອກຈາກນັ້ນ, ອາການທາງດ້ານຄລີນິກມັກຈະປາກົດເມື່ອພະຍາດຢູ່ໃນຂັ້ນຕອນຂອງການພັດທະນາຂອງມັນ.
ມັນເປັນພະຍາດທີ່ຫາຍາກທີ່ມີອັດຕາການເກີດ 1 ຕໍ່ 100 ຄົນ. (000)
ອາການ
ອາການຂອງພະຍາດຈະປາກົດຢູ່ໃນຂັ້ນຕອນທີ່ກ້າວຫນ້າແລະແຕກຕ່າງກັນໄປຕາມສະຖານທີ່ຂອງເນື້ອງອກ.
ແທ້ຈິງແລ້ວ, ໃນກໍລະນີທີ່ເນື້ອງອກແມ່ນ extrahepatic, ອາການທີ່ກ່ຽວຂ້ອງແມ່ນ: (1)
- ອາການ cholestatic: ອາຈົມຊັດເຈນ, jaundice, ຍ່ຽວຊ້ໍາ, pruritus, ແລະອື່ນໆ.
- ບໍ່ສະບາຍ;
- ນ້ໍາຫນັກລົງ;
- ຄວາມຮູ້ສຶກເມື່ອຍແລະອ່ອນເພຍ.
ໃນສະພາບການຂອງການມີສ່ວນຮ່ວມ intrahepatic, ພະຍາດແມ່ນຖືກກໍານົດຫຼາຍຂຶ້ນໂດຍຜ່ານຄວາມບໍ່ສະບາຍແລະອາການທ້ອງນ້ອຍເຊັ່ນ:
- ນ້ໍາຫນັກລົງ;
- anorexy;
– ເຈັບທ້ອງ.
ອາການອື່ນໆສາມາດກ່ຽວຂ້ອງກັບພະຍາດ: (2)
- ໄຂ້ ;
- ອາການຄັນ;
– ເຈັບຢູ່ສ່ວນເທິງເບື້ອງຂວາຂອງທ້ອງ.
ພະຍາດແມ່ນຖືກກໍານົດຢູ່ໃນຫຼາຍຂັ້ນຕອນ: (3)
– ໄລຍະ 1a: ມະເຮັງໄດ້ຖືກທ້ອງຖິ່ນພາຍໃນທໍ່ນ້ຳບີ;
– ໄລຍະທີ 1b: ມະເຮັງເລີ່ມແຜ່ລາມ ແລະແຜ່ລາມຜ່ານທໍ່ນ້ຳ lymphatic;
– ຂັ້ນຕອນທີ 2: ມະເຮັງເລີ່ມແຜ່ຂະຫຍາຍຜ່ານເນື້ອເຍື່ອ (ສ່ວນໃຫຍ່ແມ່ນຕັບ) ແລະເຮືອ lymphatic;
– ຂັ້ນຕອນທີ 3: ມະເຮັງແມ່ນມີຮູບແບບ metastatic ຢູ່ໃນເສັ້ນເລືອດແລະ lymphatic ຫຼາຍທີ່ສຸດ;
– ໄລຍະທີ 4: ມະເຮັງແຜ່ລາມໄປທົ່ວທຸກອະໄວຍະວະ.
ຕົ້ນກໍາເນີດຂອງພະຍາດ
ມາຮອດປັດຈຸບັນນີ້ ຍັງບໍ່ຮູ້ສາເຫດທີ່ແນ່ນອນຂອງມະເຮັງທໍ່ນ້ຳບີ. ຢ່າງໃດກໍ່ຕາມ, ປັດໃຈຄວາມສ່ຽງຕໍ່ການພັດທະນາຂອງໂຣກ cholangiocarcinoma ແມ່ນເຂົ້າໃຈດີຂຶ້ນ.
ມະເຮັງເກີດຂື້ນຈາກການກາຍພັນພາຍໃນຕົວສົ່ງຂໍ້ມູນທາງພັນທຸກໍາຂອງຈຸລັງ: DNA.
ການກາຍພັນທາງພັນທຸກໍາເຫຼົ່ານີ້ຢູ່ໃນຈຸລັງນໍາໄປສູ່ການພັດທະນາເພີ່ມຂຶ້ນແລະການເຕີບໃຫຍ່ຂອງຈຸລັງທີ່ບໍ່ສາມາດຄວບຄຸມໄດ້, ເຊິ່ງສົ່ງຜົນໃຫ້ເກີດການສ້າງຕັ້ງຂອງຈຸລັງທີ່ເອີ້ນວ່າ tumor.
ໃນກໍລະນີທີ່ມະເຮັງບໍ່ໄດ້ຮັບການວິນິດໄສໃຫ້ທັນເວລາ ແລະ/ຫຼື ບໍ່ໄດ້ຮັບການປິ່ນປົວທັນທີທັນໃດ, ເນື້ອງອກອາດຈະຂະຫຍາຍໃຫຍ່ຂຶ້ນ ແລະແຜ່ລາມໂດຍກົງໄປຫາພາກສ່ວນອື່ນໆຂອງຮ່າງກາຍ ຫຼື by ການໄຫຼຂອງເລືອດ. (3)
Cholangiocarcinoma ມີລັກສະນະເປັນເນື້ອງອກທີ່ມີຜົນກະທົບຕໍ່ທໍ່ນໍ້າບີ. ປົກກະຕິອັນນີ້ພັດທະນາຢ່າງຊ້າໆ ແລະວິວັດທະນາການໄປສູ່ສະຖານະ metastatic ກໍ່ຊ້າ.
ນອກຈາກນັ້ນ, ການກວດຫາພະຍາດແມ່ນມັກຈະເຮັດຢູ່ໃນຂັ້ນຕອນທີ່ກ້າວຫນ້າຂອງເນື້ອງອກ.
ເນື້ອງອກສາມາດເຕີບໂຕໄດ້ໃນລະດັບໃດກໍ່ຕາມຕາມທໍ່ນ້ໍາປະປາແລະຂັດຂວາງການໄຫຼຂອງນໍ້າບີ.
ປັດໄຈຄວາມສ່ຽງ
ເຖິງແມ່ນວ່າຕົ້ນກໍາເນີດທີ່ແນ່ນອນຂອງພະຍາດ, ແຕ່ເຖິງທຸກມື້ນີ້, ຍັງບໍ່ຮູ້ຈັກ, ປັດໄຈຄວາມສ່ຽງຫຼາຍທີ່ກ່ຽວຂ້ອງກັບພະຍາດແມ່ນຈະແຈ້ງ. ນີ້ແມ່ນກໍລະນີໂດຍສະເພາະກັບ: (2)
- ການປະກົດຕົວຂອງ cysts ໃນທໍ່ນ້ໍາປະປາ;
- ການອັກເສບຊໍາເຮື້ອຂອງທໍ່ນ້ໍາດີຫຼືຕັບ;
- cholangitis ປະຖົມແລະມັດທະຍົມ (ການອັກເສບ necrotizing ຂອງທໍ່ນ້ໍາປະປາເຮັດໃຫ້ພວກເຂົາແຄບແລະຂັດຂວາງການໄຫຼວຽນປົກກະຕິຂອງນໍ້າບີ);
- ulcerative colitis (ພະຍາດອັກເສບຊໍາເຮື້ອຂອງລໍາໄສ້ໃຫຍ່);
- carriage typhoid ຊໍາເຮື້ອ (ການພັດທະນາຂອງໄຂ້ typhoid ທີ່ມີຕົ້ນກໍາເນີດມາຈາກຕົວແທນຕິດເຊື້ອແລະສາມາດຕິດຕໍ່ຈາກບຸກຄົນຫນຶ່ງໄປຫາຄົນອື່ນ);
- ການຕິດເຊື້ອແມ່ກາຝາກໂດຍ Opisthochis viverrini ຄູ່ຫນຶ່ງ Clonorchis sinensis ;
- ການສໍາຜັດກັບ thorotrast (ຕົວແທນທາງກົງກັນຂ້າມທີ່ໃຊ້ໃນ radiographs x-ray).
ປັດໃຈສ່ວນບຸກຄົນອື່ນໆກໍ່ເຂົ້າມາມີບົດບາດໃນການພັດທະນາຂອງເນື້ອງອກນີ້: (3)
- ອາຍຸ; ຄົນອາຍຸຫຼາຍກວ່າ 65 ປີມີຄວາມສ່ຽງສູງທີ່ຈະເປັນພະຍາດ;
- ການສໍາຜັດກັບສານເຄມີສະເພາະໃດຫນຶ່ງ. ການເປີດເຜີຍກັບ thorotrast ແມ່ນຕົວຢ່າງທີ່ສະແດງໃຫ້ເຫັນຫຼາຍທີ່ສຸດ. ແທ້ຈິງແລ້ວ, ມັນໄດ້ຖືກພິສູດແລ້ວວ່າການສໍາຜັດກັບສານເຄມີນີ້ຖືກນໍາໃຊ້ຢ່າງກວ້າງຂວາງໃນ radiography, ກ່ອນທີ່ຈະຖືກຫ້າມໃນຊຸມປີ 1960, ເພີ່ມຄວາມສ່ຽງຕໍ່ການພັດທະນາ cholangiocarcinoma. ສານເຄມີອື່ນໆຍັງມີສ່ວນຮ່ວມໃນການເພີ່ມຄວາມສ່ຽງຕໍ່ການພັດທະນາພະຍາດເຊັ່ນ: asbestos ຫຼື PCBs (polychlorinated biphenyls). ທໍາອິດໄດ້ຖືກນໍາໃຊ້ເປັນເວລາດົນນານເປັນອຸປະກອນການຕ້ານ flame ໃນຂະແຫນງການກໍ່ສ້າງ, ອາຄານແລະອຸດສາຫະກໍາ. PCBs ຍັງຖືກນໍາໃຊ້ເລື້ອຍໆໃນອຸດສາຫະກໍາແລະການກໍ່ສ້າງ. ສານເຄມີເຫຼົ່ານີ້ໃນປັດຈຸບັນແມ່ນຢູ່ພາຍໃຕ້ກົດລະບຽບທີ່ເຂັ້ມງວດ;
- ການປະກົດຕົວຂອງພະຍາດຕັບອັກເສບ B ຫຼື C;
- ການປະກົດຕົວຂອງພະຍາດຕັບແຂງ;
- ການຕິດເຊື້ອ HIV (Human Immunodeficiency Virus);
- ປະເພດ I ແລະປະເພດ II ພະຍາດເບົາຫວານ;
- obesity
- ຢາສູບ.
ການປ້ອງກັນແລະປິ່ນປົວ
ການກວດກວດພະຍາດມະເຮັງທໍ່ນ້ຳບີແມ່ນຕ້ອງໄດ້ປະຕິບັດເພື່ອກວດຫາພະຍາດ. (3)
- ການກວດເລືອດແມ່ນໃຊ້ໃນການວິນິດໄສຂອງ cholangiocarcinoma. ໃນຄວາມເປັນຈິງ, ໃນສະພາບການທີ່ເນື້ອງອກເກີດຂື້ນໃນທໍ່ນ້ໍາປະປາ, ຈຸລັງມະເຮັງຈະປ່ອຍສານເຄມີທີ່ມີລັກສະນະບາງຢ່າງທີ່ສາມາດຖືກກໍານົດໄດ້ໂດຍຜ່ານການກວດເລືອດ. ຢ່າງໃດກໍ່ຕາມ, ເຄື່ອງຫມາຍເຫຼົ່ານີ້ຍັງສາມາດຖືກປ່ອຍອອກມາພາຍໃຕ້ເງື່ອນໄຂອື່ນໆ. ການປະກົດຕົວຂອງສານເຫຼົ່ານີ້ບໍ່ໄດ້ເຊື່ອມໂຍງຢ່າງເປັນລະບົບກັບການພັດທະນາມະເຮັງຂອງທໍ່ນ້ໍາປະປາ;
- ເຄື່ອງສະແກນຂອງທໍ່ນ້ໍາປະປາເຮັດໃຫ້ມັນເປັນໄປໄດ້ທີ່ຈະໄດ້ຮັບຮູບພາບຂອງພາຍໃນຂອງສ່ວນນີ້ຂອງຮ່າງກາຍເພື່ອກວດພົບຄວາມຜິດປົກກະຕິໃດໆ;
- tomography, ໂດຍຜ່ານຊຸດຂອງ X-rays ຂອງຕັບ, ອະນຸຍາດໃຫ້ມີການວິເຄາະລາຍລະອຽດເພີ່ມເຕີມກ່ຽວກັບອະໄວຍະວະນີ້ໂດຍຜ່ານຮູບພາບ 3 ມິຕິ;
- MRI (Magnetic Resonance Imaging), ການນໍາໃຊ້ລະບົບຂອງພາກສະຫນາມແມ່ເຫຼັກແລະຄື້ນວິທະຍຸເພື່ອໃຫ້ໄດ້ຮັບຮູບພາບຂອງພາຍໃນຂອງຕັບ;
- retrograde cholangiopancreatography endoscopy ແມ່ນວິທີການຊີ້ໃຫ້ເຫັນເຖິງຄວາມຜິດປົກກະຕິຂອງທໍ່ນ້ໍາດີທີ່ມີລາຍລະອຽດເພີ່ມເຕີມ;
- percutaneous transhepatic cholangiography ຍັງຖືກນໍາໃຊ້ເພື່ອໃຫ້ໄດ້ສະພາບລວມຂອງຕ່ອມຂົມ;
- biopsy ອະນຸຍາດໃຫ້ຢືນຢັນການວິນິດໄສ.
ກໍລະນີສ່ວນຫຼາຍຂອງມະເຮັງທໍ່ນ້ຳບີບໍ່ສາມາດປິ່ນປົວໄດ້. ຢ່າງໃດກໍ່ຕາມ, ການປິ່ນປົວພະຍາດແມ່ນມັກຈະເປັນອາການສະເພາະ.
ການຕິດຕາມຄົນເຈັບແມ່ນດໍາເນີນຍ້ອນທີມງານຫຼາຍວິຊາທີ່ປະກອບດ້ວຍຜູ້ຊ່ຽວຊານ (ຫມໍຜ່າຕັດ, ມະເຮັງ, ຮັງສີ, ພະຍາບານ, ແພດຫມໍລໍາໄສ້, ແລະອື່ນໆ). (3)
ການປິ່ນປົວທີ່ສະຫນອງໃຫ້ແມ່ນຂຶ້ນກັບອາການເຊັ່ນດຽວກັນກັບຄວາມຄືບຫນ້າຂອງມະເຮັງ.
ໃນຂັ້ນຕອນ 1 ແລະ 2, ການຜ່າຕັດແມ່ນເປັນໄປໄດ້ສໍາລັບການຕໍ່ອາຍຸຂອງຕ່ອມຂົມ, ທໍ່ນ້ໍາດີຫຼືຕັບ.
ໃນຂັ້ນຕອນທີ 3, ໂອກາດຂອງຄວາມສໍາເລັດຂອງການປິ່ນປົວແມ່ນຂຶ້ນກັບລະດັບຄວາມເສຍຫາຍຂອງເຮືອ lymphatic.
ສຸດທ້າຍ, ໃນຂັ້ນຕອນທີ 4, ອັດຕາຄວາມສໍາເລັດຂອງການປິ່ນປົວແມ່ນຂ້ອນຂ້າງຕໍ່າ.
ການປິ່ນປົວພະຍາດສາມາດສົ່ງຜົນໃຫ້ມີການແຊກແຊງການຜ່າຕັດທີ່ອະນຸຍາດໃຫ້ການເກີດໃຫມ່ຂອງເນື້ອເຍື່ອມະເຮັງ: ສ່ວນຫນຶ່ງຂອງທໍ່ນ້ໍາປະປາທີ່ມີຈຸລັງມະເຮັງ, ພົກຍ່ຽວ, ທໍ່ lymphatic ບາງຢ່າງໄດ້ຮັບຜົນກະທົບຫຼືແມ້ກະທັ້ງສ່ວນຫນຶ່ງຂອງຕັບ.
ໂດຍປົກກະຕິ, ລະຫວ່າງ 20% ແລະ 40% ຂອງຜູ້ທີ່ໄດ້ຮັບການຜ່າຕັດຢູ່ລອດ 5 ປີຫຼືຫຼາຍກວ່ານັ້ນຫຼັງຈາກການຜ່າຕັດ.
ຕໍ່ກັບຄວາມເປັນມາຂອງອາການເຈັບທ້ອງ, ພະຍາດເຫຼືອງ, ແລະອື່ນໆ, ບາງຄັ້ງການປິດທໍ່ນໍ້າບີແມ່ນມີຄວາມຈໍາເປັນ. ການປ່ອຍນີ້ແມ່ນດໍາເນີນໂດຍໃຊ້ທໍ່ບາງໆຜ່ານທໍ່ນໍ້າບີ.
ການປິ່ນປົວດ້ວຍລັງສີບໍ່ແມ່ນການປິ່ນປົວແບບປົກກະຕິສໍາລັບໂຣກ cholangiocarcinoma, ແຕ່ມັນສາມາດມີປະສິດທິພາບໃນການຫຼຸດຜ່ອນອາການຕ່າງໆເຊັ່ນດຽວກັນກັບການຈໍາກັດການແຜ່ກະຈາຍຂອງ metastases. ມີສອງປະເພດຂອງການປິ່ນປົວດ້ວຍລັງສີ: ການປິ່ນປົວດ້ວຍລັງສີພາຍນອກແລະການປິ່ນປົວດ້ວຍລັງສີພາຍໃນ.
ນອກຈາກນັ້ນ, ການປິ່ນປົວດ້ວຍລັງສີສາມາດເຮັດໃຫ້ເກີດຜົນຂ້າງຄຽງເຊັ່ນ: ປວດຮາກ, ຮາກ, ຫຼືແມ້ກະທັ້ງຄວາມເຫນື່ອຍລ້າຮ້າຍແຮງ.
ການປິ່ນປົວດ້ວຍທາງເຄມີຍັງຖືກນໍາໃຊ້ເພື່ອຈຸດປະສົງທີ່ຄ້າຍຄືກັນກັບການປິ່ນປົວດ້ວຍລັງສີ. ຫຼືສໍາລັບການຫຼຸດຜ່ອນອາການ, ເພື່ອຈໍາກັດການແຜ່ກະຈາຍຂອງ tumor ແລະເພີ່ມອາຍຸຍືນຂອງວິຊາທີ່ໄດ້ຮັບຜົນກະທົບ. ການປິ່ນປົວດ້ວຍທາງເຄມີແມ່ນມັກຈະປະສົມປະສານກັບການປິ່ນປົວດ້ວຍລັງສີ. ຜົນຂ້າງຄຽງທີ່ກ່ຽວຂ້ອງກັບການປິ່ນປົວດ້ວຍທາງເຄມີແມ່ນຍັງກ່ຽວຂ້ອງກັບການປິ່ນປົວດ້ວຍລັງສີບວກກັບການສູນເສຍຜົມ.
ການຄົ້ນຄວ້າບາງຢ່າງໄດ້ສະແດງໃຫ້ເຫັນເຖິງຜົນປະໂຫຍດທີ່ກ່ຽວຂ້ອງກັບການປະສົມປະສານຂອງສອງຢາທີ່ໃຊ້ໃນການປິ່ນປົວດ້ວຍທາງເຄມີ (Cisplatin ແລະ Gemcitabine).
ມາຮອດປະຈຸບັນ, ການປິ່ນປົວທີ່ກ່ຽວຂ້ອງກັບມະເຮັງທໍ່ນ້ຳບີແມ່ນບໍ່ມີປະສິດຕິຜົນຄືກັບມະເຮັງຊະນິດອື່ນ. ດັ່ງນັ້ນ, ການສຶກສາຈໍານວນຫຼາຍສຸມໃສ່ການເປັນມະເຮັງຊະນິດນີ້ເພື່ອຊອກຫາວິທີທີ່ດີກວ່າໃນການປິ່ນປົວພະຍາດ.
ນອກຈາກນັ້ນ, ການຄົ້ນຄວ້າໃນການພັດທະນາການປິ່ນປົວເປົ້າຫມາຍແມ່ນຍັງປະຈຸບັນ. ເຫຼົ່ານີ້ແມ່ນຢາທີ່ແນໃສ່ຂັ້ນຕອນສະເພາະໃນການພັດທະນາມະເຮັງ.