ເນື້ອໃນ
Azoospermia: ຄໍານິຍາມ, ສາເຫດ, ອາການແລະການປິ່ນປົວ
ໃນລະຫວ່າງການກວດກາການຈະເລີນພັນຂອງຄູ່ຜົວເມຍ, ການກວດເຊື້ອອະສຸຈິແມ່ນປະຕິບັດຢ່າງເປັນລະບົບໃນຜູ້ຊາຍ. ໂດຍການປະເມີນຕົວກໍານົດການທີ່ແຕກຕ່າງກັນຂອງເຊື້ອອະສຸຈິ, ການກວດສອບທາງຊີວະພາບນີ້ເຮັດໃຫ້ມັນເປັນໄປໄດ້ທີ່ຈະປັບປຸງຄວາມຜິດປົກກະຕິຂອງເຊື້ອອະສຸຈິຕ່າງໆ, ເຊັ່ນ: azoospermia, ການຂາດເຊື້ອອະສຸຈິທັງຫມົດ.
azoospermia ແມ່ນຫຍັງ?
Azoospermia ແມ່ນຄວາມຜິດປົກກະຕິຂອງເຊື້ອອະສຸຈິທີ່ສະແດງໂດຍການຂາດຕົວຂອງເຊື້ອອະສຸຈິໃນ ejaculate. ມັນແນ່ນອນນໍາໄປສູ່ການເປັນຫມັນໃນຜູ້ຊາຍ, ເພາະວ່າໃນເວລາທີ່ບໍ່ມີເຊື້ອອະສຸຈິ, ບໍ່ມີການຈະເລີນພັນ.
Azoospermia ມີຜົນກະທົບຫນ້ອຍກວ່າ 1% ຂອງຜູ້ຊາຍໃນປະຊາກອນທົ່ວໄປ, ຫຼື 5 ຫາ 15% ຂອງຜູ້ຊາຍທີ່ເປັນຫມັນ (1).
ສາເຫດ
ອີງຕາມສາເຫດ, azoospermia ມີສອງຊະນິດ:
azoospermia secretory (ຫຼື NOA, ສໍາລັບ azoospermia ທີ່ບໍ່ມີອຸປະສັກ)
Spermatogenesis ມີຄວາມບົກຜ່ອງຫຼືບໍ່ມີແລະ testes ບໍ່ຜະລິດເຊື້ອອະສຸຈິ. ສາເຫດຂອງຄວາມຜິດປົກກະຕິຂອງ spermatogenesis ນີ້ສາມາດເປັນ:
- ຮໍໂມນ, ມີ hypogonadism (ການຂາດຫຼືຜິດປົກກະຕິໃນຄວາມລັບຂອງຮໍໂມນເພດ) ເຊິ່ງອາດຈະເປັນແຕ່ກໍາເນີດ (ຕົວຢ່າງຂອງໂຣກ Kallmann-Morsier) ຫຼືໄດ້ມາ, ເນື່ອງຈາກເນື້ອງອກຂອງຕ່ອມ pituitary ທີ່ປ່ຽນແປງການເຮັດວຽກຂອງແກນ hypothalamic-pituitary ຫຼືຫຼັງຈາກການປິ່ນປົວ. (ເຊັ່ນ: ການປິ່ນປົວດ້ວຍທາງເຄມີ);
- ພັນທຸ ກຳ: ໂຣກ Klinefelter (ປະກົດຕົວຂອງໂຄໂມໂຊມ X ພິເສດ), ເຊິ່ງສົ່ງຜົນກະທົບຕໍ່ 1 ໃນຜູ້ຊາຍ 1200 (2 ຄົນ), ຄວາມຜິດປົກກະຕິຂອງໂຄງສ້າງຂອງໂຄໂມໂຊມ, (microdeletion, ເຊັ່ນ: ການສູນເສຍຊິ້ນສ່ວນ, ຂອງໂຄໂມໂຊມ Y ໂດຍສະເພາະ), ການຍົກຍ້າຍ (ຫນຶ່ງສ່ວນ. ຂອງໂຄໂມໂຊມແຍກອອກ ແລະຕິດກັບຕົວອື່ນ). ຄວາມຜິດປົກກະຕິຂອງໂຄໂມໂຊມເຫຼົ່ານີ້ແມ່ນຮັບຜິດຊອບ 5,8% ຂອງບັນຫາການເປັນຫມັນຂອງຜູ້ຊາຍ (3);
- cryptorchidism ສອງຝ່າຍ: ທັງສອງ testes ຍັງບໍ່ທັນໄດ້ descended ເຂົ້າໄປໃນ bursa, ເຊິ່ງ impairs ຂະບວນການຂອງ spermatogenesis;
- ການຕິດເຊື້ອ: prostatitis, orchitis.
azoospermia ອຸດຕັນ ຫຼື excretory (OA, obstructive azoospermia)
ການທົດສອບຕົວຈິງຜະລິດ spermatozoa ແຕ່ພວກເຂົາບໍ່ສາມາດພາຍນອກໄດ້ເນື່ອງຈາກການອຸດຕັນຂອງທໍ່ (epididymis, vas deferens ຫຼືທໍ່ ejaculatory). ສາເຫດອາດຈະມາຈາກ:
- ແຕ່ກຳເນີດ: ເສັ້ນກ່າງໃບໜ້າໄດ້ຖືກປ່ຽນແປງຈາກ embryogenesis, ສົ່ງຜົນໃຫ້ບໍ່ມີ vas deferens. ໃນຜູ້ຊາຍທີ່ມີ fibrosis cystic, ການກາຍພັນໃນ CFTR gene ສາມາດເຮັດໃຫ້ເກີດການຂາດ vas deferens;
- ການຕິດເຊື້ອ: ເສັ້ນທາງເດີນຫາຍໃຈໄດ້ຖືກສະກັດຫຼັງຈາກການຕິດເຊື້ອ (epididymitis, prostatovesiculitis, prostatic utricle).
ອາການ
ອາການຕົ້ນຕໍຂອງ azoospermia ແມ່ນການເປັນຫມັນ.
ການບົ່ງມະຕິ
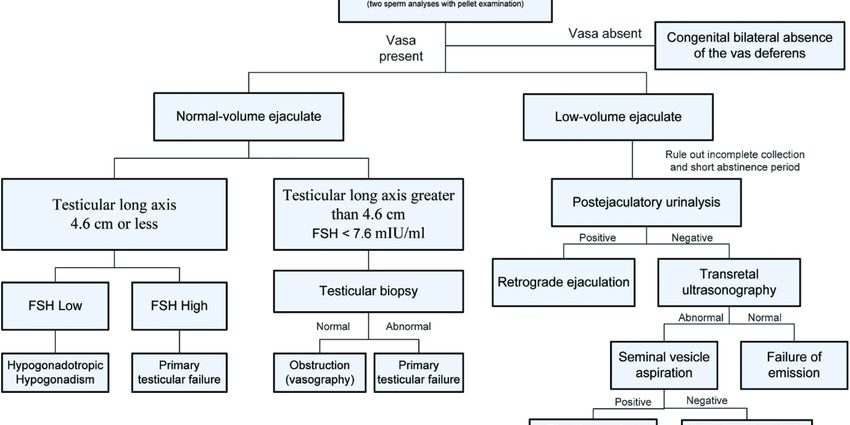
ການວິນິດໄສຂອງ azoospermia ແມ່ນເຮັດໃນລະຫວ່າງການປຶກສາຫາລືກ່ຽວກັບການເປັນຫມັນ, ເຊິ່ງໃນຜູ້ຊາຍມີລະບົບ spermogram. ການກວດນີ້ປະກອບດ້ວຍການວິເຄາະເນື້ອໃນຂອງ ejaculation (ນໍ້າອະສຸຈິ), ການປະເມີນຕົວກໍານົດການຕ່າງໆແລະການປຽບທຽບຜົນໄດ້ຮັບກັບມາດຕະຖານທີ່ WHO ສ້າງຕັ້ງຂຶ້ນ.
ໃນກໍລະນີຂອງ azoospermia, ບໍ່ພົບເຊື້ອອະສຸຈິຫຼັງຈາກ centrifugation ຂອງ ejaculate ທັງຫມົດ. ເພື່ອເຮັດໃຫ້ການວິນິດໄສ, ແນວໃດກໍ່ຕາມ, ມັນຈໍາເປັນຕ້ອງປະຕິບັດຫນຶ່ງ, ຫຼືແມ້ກະທັ້ງສອງ spermograms ອື່ນໆ, ແຕ່ລະ 3 ເດືອນຫ່າງ, ເນື່ອງຈາກວ່າ spermatogenesis (ວົງຈອນການຜະລິດເຊື້ອອະສຸຈິ) ໃຊ້ເວລາປະມານ 72 ມື້. ໃນກໍລະນີທີ່ບໍ່ມີການຜະລິດເຊື້ອອະສຸຈິໃນໄລຍະ 2 ຫາ 3 ຮອບຕິດຕໍ່ກັນ, ການວິນິດໄສຂອງ azoospermia ຈະຖືກເຮັດ.
ການກວດເພີ່ມເຕີມຕ່າງໆຈະຖືກປະຕິບັດເພື່ອປັບປຸງການວິນິດໄສແລະພະຍາຍາມກໍານົດສາເຫດຂອງ azoospermia ນີ້:
- ການກວດສອບທາງດ້ານຄລີນິກດ້ວຍການ palpation ຂອງ testes, ການວັດແທກປະລິມານຂອງ testicular, palpation ຂອງ epididymis, ຂອງ vas deferens ໄດ້;
- ຊີວະເຄມີຂອງເຊື້ອອະສຸຈິ (ຫຼືການສຶກສາທາງຊີວະເຄມີຂອງເຊື້ອອະສຸຈິ), ເພື່ອວິເຄາະຄວາມລັບຕ່າງໆ (ສັງກະສີ, citrate, fructose, carnitine, ອາຊິດ phosphatase, ແລະອື່ນໆ) ທີ່ມີຢູ່ໃນ plasma seminal ແລະມີຕົ້ນກໍາເນີດມາຈາກຕ່ອມທີ່ແຕກຕ່າງກັນຂອງອະໄວຍະວະເພດ ( vesicle seminal, prostate. , epididymis ). ຖ້າເສັ້ນທາງຖືກຂັດຂວາງ, ຄວາມລັບເຫຼົ່ານີ້ສາມາດລົບກວນແລະການວິເຄາະທາງຊີວະເຄມີສາມາດຊ່ວຍຊອກຫາລະດັບອຸປະສັກໄດ້;
- ການປະເມີນຮໍໂມນໂດຍການກວດເລືອດ, ປະກອບມີໂດຍສະເພາະການວິເຄາະຂອງ FSH (ຮໍໂມນກະຕຸ້ນ follicle). ລະດັບ FSH ສູງຊີ້ໃຫ້ເຫັນຄວາມເສຍຫາຍຂອງ testicular; ລະດັບ FSH ຕ່ໍາຂອງການມີສ່ວນຮ່ວມສູງ (ໃນລະດັບຂອງແກນ hypothalamic-pituitary);
- serology ໂດຍການກວດເລືອດ, ເພື່ອຊອກຫາການຕິດເຊື້ອ, ເຊັ່ນ chlamydiae, ເຊິ່ງອາດຈະເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ລະບົບຂັບຖ່າຍ;
- ultrasound scrotal ເພື່ອກວດເບິ່ງ testes ແລະກວດພົບຄວາມຜິດປົກກະຕິຂອງ vas deferens ຫຼື epididymis;
- karyotype ເລືອດແລະການກວດພັນທຸກໍາເພື່ອຊອກຫາຄວາມຜິດປົກກະຕິທາງພັນທຸກໍາ;
- biopsy testicular ປະກອບດ້ວຍການເກັບກໍາ, ພາຍໃຕ້ການຢາສະລົບ, ສິ້ນຂອງເນື້ອເຍື່ອພາຍໃນ testis ໄດ້;
- X-ray ຫຼື MRI ຂອງຕ່ອມ pituitary ບາງຄັ້ງໄດ້ຖືກສະຫນອງໃຫ້ຖ້າສົງໃສວ່າ pathology ເທິງ.
ການຮັກສາແລະປ້ອງກັນ
ໃນກໍລະນີຂອງ azoospermia secretory ຂອງຕົ້ນກໍາເນີດຂອງຮໍໂມນຫຼັງຈາກການປ່ຽນແປງຂອງແກນ hypothalamic-pituitary (hypogonadotropic hypogonadism), ການປິ່ນປົວຮໍໂມນອາດຈະຖືກສະເຫນີເພື່ອຟື້ນຟູຄວາມລັບຂອງຮໍໂມນທີ່ຈໍາເປັນສໍາລັບ spermatogenesis.
ໃນກໍລະນີອື່ນໆ, ການຄົ້ນຫາການຜ່າຕັດສໍາລັບ spermatozoa ສາມາດດໍາເນີນການໄດ້ທັງໃນ testes ໃນລະຫວ່າງການ biopsy testicular (ເຕັກນິກເອີ້ນວ່າ TESE: TEsticular Sperm Extraction) ຖ້າມັນເປັນ secretory azoospermia, ຫຼືໃນ testicular biopsy. epididymis (ເຕັກນິກ MESA, microsurgical epididymal sperm aspiration) ຖ້າມັນເປັນ azoospermia ຂັດຂວາງ.
ຖ້າເຊື້ອອະສຸຈິຖືກລວບລວມ, ພວກເຂົາສາມາດຖືກນໍາໃຊ້ທັນທີຫຼັງຈາກ biopsy (ການລວບລວມຂໍ້ມູນ synchronous) ຫຼືຫຼັງຈາກ freezing (ການລວບລວມ asynchronous) ໃນລະຫວ່າງການ IVF (ການໃສ່ເຊື້ອໃນ vitro) ດ້ວຍ ICSI (ການສັກຢາເຊື້ອອະສຸຈິ intracytoplasmic). ເຕັກນິກ AMP ນີ້ກ່ຽວຂ້ອງກັບການສັກເຊື້ອອະສຸຈິໂດຍກົງໃສ່ແຕ່ລະ oocyte ແກ່. ເນື່ອງຈາກເຊື້ອອະສຸຈິໄດ້ຖືກຄັດເລືອກແລະການໃສ່ປຸ໋ຍ "ບັງຄັບ", ໂດຍທົ່ວໄປແລ້ວ ICSI ໃຫ້ຜົນໄດ້ຮັບທີ່ດີກວ່າ IVF ທໍາມະດາ.
ຖ້າບໍ່ມີເຊື້ອອະສຸຈິສາມາດເກັບໄດ້, IVF ດ້ວຍການບໍລິຈາກອະສຸຈິອາດຈະຖືກສະເຫນີໃຫ້ຄູ່ຜົວເມຍ.










Ibo ni ile iwosan yin wa